 CT在女性生殖系统的应用.ppt
CT在女性生殖系统的应用.ppt
《CT在女性生殖系统的应用.ppt》由会员分享,可在线阅读,更多相关《CT在女性生殖系统的应用.ppt(85页珍藏版)》请在第壹文秘上搜索。
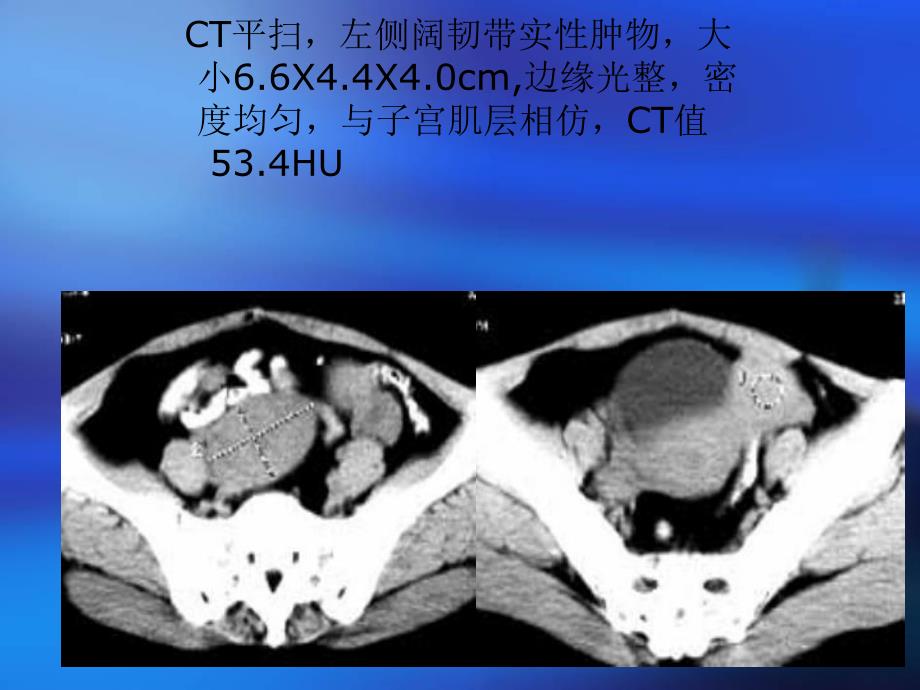
1、 残角子宫残角子宫女性,38岁,腹痛十余天,外院B超诊断为左附件实性包块。既往孕3次,1次为人流,2次为剖腹产。CT平扫,左侧阔韧带实性肿物,大 小6.6X4.4X4.0cm,边缘光整,密 度均匀,与子宫肌层相仿,CT值 53.4HU 增强扫描,肿物与正常宫肌层同步明显强化,CT值达130HU,内可见低密度影。手术所见:子宫左侧角部向外突起一直径约4cm大小的肿块,其外侧有左圆韧带,下部有部分卵巢固有韧带。剖开肿块,内有1cm3的腔,腔内见粘稠咖啡色血。病理诊断:子宫平滑肌并子宫内膜。最后诊断:残角子宫并子宫内膜异位 卵巢畸胎瘤卵巢畸胎瘤女性,女性,40岁。自觉下腹部包块岁。自觉下腹部包块半年
2、。半年。B超示:左下腹见超示:左下腹见8.3x5.4cm包块,内充满均包块,内充满均质光点,边界清。质光点,边界清。平扫:左侧盆腔内见混杂密度肿物,大小约10 x7x8cm,边缘光整,可见完整薄壁,后缘与左侧阔韧带相连,其内见钙化斑片及软组织结节,余为脂性密度影,CT值-97HU。右侧子宫附件未见异常。卵巢畸胎瘤卵巢畸胎瘤女性,36岁,B超发现左下腹包块,大小8.7x4.2cm。CT平扫:子宫体部左侧见大小10.9x4.7cm的混杂密度肿物,包膜较厚,与周围组织分界清晰,内部分为脂性密度,CT值111HU,部分为软组织密度,CT值17HU。CT诊断:卵巢畸胎瘤。手术病理:成熟性畸胎瘤。双角子宫
3、双角子宫 女性,16岁,1天前突然左下腹痛,后转移至上腹及右下腹,伴恶心呕吐,已3天未解大便。初潮12岁,现为行经期。小时候因“直肠阴道瘘”于外院行手术治疗。CT平扫:子宫增大,形态呈“V”字形,边界清,实质密度均匀。手术所见:右侧卵巢黄体破裂出血;子宫呈双角子宫改变,左侧近后穹隆部有撕裂,裂口约1x1cm。行“右侧卵巢裂口缝和+左侧子宫裂口缝合术”。输卵管妊娠破裂输卵管妊娠破裂女性,35岁,初潮14岁,孕2顺产2,末次月经23天前,量中,持续7天。11天前出现阴道流血,持续3天,量少。2天前无诱因出现下腹痛,呈持续性,伴恶心呕吐、头晕及肛门坠胀感。今晨腹痛加剧,晕倒在地,2分钟后清醒。即到急
4、诊科腹穿抽出5ml不凝血,拟“宫外孕”收入院。妇检:宫颈度糜烂,举痛(+);子宫前位,稍大,压痛明显;右侧附件未及包块,压痛明显;左侧附件无包块,无压痛。卵巢囊腺瘤卵巢囊腺瘤 女性,57岁。3天前自觉下腹部涨满,并有坠痛感,活动时明显。患者46岁绝经,孕5产5。体检:腹部膨隆,以下腹明显,下腹部皮肤紧张,可扪及宽为20cm的肿物,底部平脐,可推动,无压痛,叩诊浊音。手术所见手术所见:下腹部见一巨大包块,占据中下腹腔2/3位置。沿囊壁周围探查,无粘连,囊壁厚,其内容物颜色深。首先吸出朱古力样囊液1800ml,再行左侧附件切除。病理结果病理结果:粘液性囊腺瘤卵巢囊腺瘤卵巢囊腺瘤女性,43岁,因子宫
5、肌瘤行全宫切除术后1年余,腰痛1周。B超示:左侧卵巢7.2X5.9cm大小囊肿 CT增强扫描:左侧附件区见多房囊肿,囊壁强化,盆腔少量积液。CT诊断:左侧卵巢囊腺瘤;盆腔炎。手术病理:左侧卵巢浆液性囊腺瘤并囊性卵泡 卵巢囊肿卵巢囊肿女性,44岁,月经失调半年 卵泡膜细胞瘤卵泡膜细胞瘤女性,63岁,发现盆腔肿块1周。体检:宫颈度糜烂,子宫左后侧可触及87cm大小的包块,表面高低不平,质硬,可活动,无压痛 手术病理:卵泡膜细胞瘤(纤维型)卵巢囊腺癌卵巢囊腺癌女性,49岁。初潮15岁,孕2产2。四个多月前无诱因自觉下腹胀,时有隐痛,伴胃部不适,轻恶心、返酸、嗳气。妇检:子宫右侧方可及一12x11x1
6、0cm大小肿块,表面不整,质硬,与子宫粘连固定,活动受限,左附件未及肿 CT所见:右侧附件区见囊实性肿物,大小约9.5x11.0 x13.0cm,形态不规则,密度不均匀,CT值25-33HU;增强扫描肿物呈多囊,间隔不规则,实性部分呈环形、斑片强化。肿物与部分子宫体、膀胱右侧壁分界欠清楚。左侧附件区未见异常。CT诊断:右侧附件区囊实性肿物,考虑右侧卵巢囊腺癌,合并盆腔积液。病理诊断:浆液性囊腺癌。卵巢囊腺癌卵巢囊腺癌女性,61岁,下腹胀痛1月余,发现盆腔肿块1天。B超示:双附件分别见1.0X5.3cm、9.6X5.5cm包块,边缘不整,内见不规则无回声区及稍低光团回声,部分可见乳头状回声。CT
7、平扫,双侧附件区分别见肿块,左侧9.6X6.8cm,右侧5.4X5.5cm。边缘光整,密度不均匀,CT值13-64HU。增强扫描,肿物周围明显强化,CT值68-82HU,中央不强化。手术病理:双侧卵巢浆液性乳头状囊腺癌(级)。葡萄胎葡萄胎 女性,34岁。主诉主诉:停经3月余,咳嗽、痰中带血7天,阴道流血3天现病史现病史:患者平素月经规则,末次月经至今105天。停经后未到医院检查,无恶心、呕吐等不适。7天前无诱因咳嗽、痰中及鼻涕带血丝,便后肛门滴血到我院内科门诊就诊,查血常规HB 93gL。尿常规LC,凝血功能正常,拟“上感、痔疮?”予抗感染、安络血治疗后无便血,咳嗽减轻。3天前无诱因出现少量阴


- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- CT 女性 生殖系统 应用
 第壹文秘所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
第壹文秘所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 重点工作绩效评估自评表.docx
重点工作绩效评估自评表.docx
